El Retorno Venoso
El retorno venoso es un componente fundamental del sistema circulatorio, permitiendo que la sangre fluya de regreso al corazón después de haber entregado oxígeno y nutrientes a los tejidos del cuerpo. Aunque el corazón bombea sangre a través de las arterias hacia los tejidos, también facilita el retorno de la sangre desoxigenada hacia la aurícula derecha mediante el sistema venoso. Este proceso es crucial para mantener un ciclo continuo y eficiente de circulación sanguínea.
Dinámica del Retorno Venoso
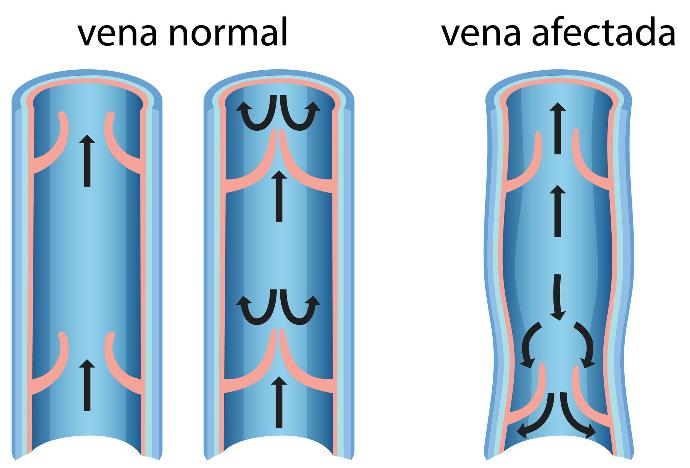
El retorno venoso se ve influenciado por varios factores y mecanismos que aseguran que la sangre regrese al corazón, incluso desde las partes más distantes del cuerpo. Una característica clave del sistema venoso es la presencia de válvulas venosas, que juegan un papel esencial en prevenir el flujo retrógrado de la sangre. Estas válvulas son estructuras bicúspides de tejido elástico, con un borde adherido a la pared vascular y otro borde libre que puede abrirse y cerrarse. Su principal función es asegurar que la sangre fluya en una sola dirección hacia el corazón.
Las venas, que contienen aproximadamente el 70% del volumen sanguíneo total, están formadas por tres capas de tejido conjuntivo: la túnica íntima (interna), la túnica media (media) y la túnica adventicia (externa). Esta estructura permite que las venas sean lo suficientemente flexibles para almacenar grandes volúmenes de sangre y también lo suficientemente fuertes para soportar las presiones internas y externas que actúan sobre ellas.
Componentes del Sistema Venoso de la Extremidad Inferior
El sistema venoso de la extremidad inferior es una red extensa y compleja que se divide en tres sistemas principales:
Sistema Venoso Superficial: Este sistema transporta aproximadamente el 20% de la sangre y se encuentra justo debajo de la piel. Incluye venas como la safena mayor y menor, que son visibles a través de la piel y son propensas a desarrollar varices.
Sistema Venoso Profundo: Transporta alrededor del 80% de la sangre y está compuesto por venas más grandes y profundas, ubicadas dentro de los músculos. Este sistema incluye las venas tibiales, femorales y poplíteas, entre otras, que se encargan de devolver la sangre al corazón a través del sistema venoso profundo.
Venas Perforantes: Estas venas conectan el sistema venoso superficial con el sistema venoso profundo, permitiendo el flujo de sangre entre ambos sistemas. Las venas perforantes desempeñan un papel crucial en el equilibrio del flujo sanguíneo y la presión dentro de la extremidad inferior.
Mecanismos de Trabajo Valvular
El sistema venoso de las extremidades inferiores cuenta con dos mecanismos clave para facilitar el retorno venoso:
Bomba Muscular de la Pantorrilla (Bomba de Bauer): Este mecanismo actúa cuando caminamos o corremos. Los músculos de la pantorrilla se contraen y comprimen las venas, forzando la sangre hacia arriba, en dirección al corazón. Cuando los músculos se relajan, las válvulas venosas se cierran, evitando que la sangre fluya hacia atrás. Este proceso es esencial para superar la fuerza de la gravedad y asegurar el retorno venoso eficiente desde las extremidades inferiores.
Bomba Venosa Plantar (Bomba Venosa Intrínseca del Pie, BIA): Esta bomba funciona cuando el pie se mueve durante la marcha. La compresión de las venas plantares provoca su vaciamiento con cada paso, lo cual se manifiesta como un ligero enrojecimiento o palidez de la piel debajo de la zona plantar de apoyo. Este mecanismo establece un sistema de comunicación entre las venas plantares y las venas dorsales, facilitando así el retorno venoso a través de la red venosa profunda.
Ambos mecanismos trabajan de manera complementaria para mantener el flujo sanguíneo eficiente y prevenir la estasis venosa, que puede llevar a condiciones patológicas como la insuficiencia venosa crónica o el desarrollo de varices. La correcta función de las válvulas venosas y la activación regular de las bombas musculares y plantares son esenciales para la salud y el retorno venosos efectivo.
Insuficiencia Venosa Crónica
La insuficiencia venosa crónica (IVC) o flebopatía crónica es una afección vascular común que afecta a un porcentaje significativo de la población. Se estima que hasta el 40% de las mujeres y el 17% de los hombres pueden experimentar IVC en algún momento de sus vidas. Esta condición resulta de la incapacidad de las venas para realizar un retorno venoso adecuado, lo que lleva a una serie de problemas circulatorios y cutáneos.
Descripción
La IVC se caracteriza por una disfunción en las válvulas venosas, las cuales son esenciales para mantener el flujo unidireccional de la sangre de las extremidades hacia el corazón.
Cuando estas válvulas pierden su funcionalidad, la sangre tiende a estancarse en las venas de las extremidades inferiores, especialmente en las piernas. Este estancamiento venoso causa un aumento de la presión venosa (hipertensión venosa), inflamación y una serie de alteraciones secundarias en la piel y otros tejidos.
Causas
Las causas de la IVC son multifactoriales e incluyen:
Hipertensión en las venas superficiales: Esto puede ocurrir debido a la obstrucción, sobrecarga o retención de líquidos en el sistema venoso, lo que aumenta la presión dentro de las venas.
Falta de tono muscular en la pantorrilla: Los músculos de la pantorrilla actúan como una bomba que ayuda a empujar la sangre hacia arriba. La debilidad o falta de actividad en estos músculos puede comprometer este mecanismo.
Debilidad en la pared vascular: La falta de componentes de la matriz extracelular, como colágeno, elastina, ácido hialurónico y glucosaminoglicanos, puede debilitar las paredes venosas, haciéndolas menos capaces de soportar la presión.
Inflamación crónica: La oxidación, glicación, acidificación, estrés y toxemia pueden provocar inflamación crónica, afectando la salud y funcionalidad de las venas.
Otros factores: Alteraciones en la estructura de los pies, deficiencias de calcio y magnesio, entre otros, también pueden contribuir al desarrollo de IVC.
Permeabilidad Vascular
La permeabilidad vascular se refiere a la capacidad de los vasos sanguíneos para permitir que sustancias como líquidos, nutrientes y células atraviesen sus paredes.
En la IVC, la permeabilidad vascular puede estar aumentada, lo que significa que los vasos sanguíneos se vuelven más porosos. Esta mayor porosidad permite el escape de fluidos y células sanguíneas hacia los tejidos circundantes, lo que provoca edema (hinchazón) y una respuesta inflamatoria. El edema en las extremidades inferiores es un síntoma común en pacientes con IVC y puede conducir a complicaciones adicionales si no se trata adecuadamente.
Síntomas y Complicaciones
Los síntomas de la IVC pueden variar en severidad e incluir:
Dolor y sensación de pesadez en las piernas, especialmente después de períodos prolongados de pie o sentado.
Edema que generalmente empeora a lo largo del día y puede aliviarse al elevar las piernas.
Cambios en la piel, como sequedad, picazón, oscurecimiento (hiperpigmentación) y, en casos avanzados, úlceras venosas que son difíciles de cicatrizar.
Varices, que son venas hinchadas y retorcidas visibles bajo la piel.
Diagnóstico y Tratamiento
El diagnóstico de la IVC se realiza a través de una combinación de historial médico, examen físico y pruebas de imagen, como el ultrasonido Doppler, que permite visualizar el flujo sanguíneo y la funcionalidad de las válvulas venosas.
El tratamiento de la IVC incluye:
Medidas conservadoras: Como el uso de medias de compresión, ejercicios para fortalecer los músculos de la pantorrilla y la elevación de las piernas.
Medicamentos: Flebotónicos y otros fármacos que mejoran el tono venoso y reducen la inflamación.
Procedimientos médicos: En casos severos, pueden ser necesarios procedimientos como la escleroterapia, ablación con láser o radiofrecuencia, y cirugía para reparar o eliminar las venas afectadas.
Punto fundamental la Prevención
La prevención de la IVC se centra en mantener un estilo de vida saludable, que incluye:
Evitar el sedentarismo y mantenerse físicamente activo.
Mantener un peso corporal saludable.
Evitar el uso de ropa ajustada que pueda restringir el flujo sanguíneo.
Evitar la exposición prolongada a fuentes de calor.
Seguir una dieta equilibrada rica en fibra para prevenir el estreñimiento, que puede aumentar la presión en las venas de las piernas.
La comprensión y el manejo adecuado de la insuficiencia venosa crónica son esenciales para mejorar la calidad de vida de los pacientes y prevenir complicaciones graves.
Patologías del Sistema Venoso
Varices
Las varices son venas superficiales dilatadas y tortuosas, visibles bajo la piel, que ocurren cuando las válvulas venosas no cierran correctamente, permitiendo que la sangre se acumule y aumente la presión dentro de las venas. Estas pueden clasificarse en diferentes tipos según su tamaño y ubicación:
Telangiectasias: También conocidas como "arañas vasculares", son pequeñas venas dilatadas que pueden aparecer en las piernas y en la cara. Son principalmente un problema estético.
Varículas: Son venas dilatadas de menos de 3 mm de diámetro, más grandes que las telangiectasias, pero no tan grandes como las varices reticulares.
Varices Reticulares: Venas azules de mayor calibre que las varículas y que forman redes debajo de la piel.
Varices Tronculares: Son grandes venas dilatadas que pueden ser palpables y muy visibles bajo la piel.
Síntomas: Incluyen dolor, sensación de pesadez, calambres en las piernas, edema (hinchazón), picazón alrededor de las venas, cambios en la piel, úlceras venosas y celulitis asociada.
Factores de riesgo: Abarcan edad avanzada, predisposición genética, género femenino, obesidad, embarazo, uso prolongado de fajas y corsés, estilos de vida sedentarios, estar de pie o sentado durante períodos prolongados, altura significativa, tabaquismo, exposición a fuentes de calor, menopausia, uso de anticonceptivos hormonales y niveles elevados de estrés.
Estadios: La severidad de las varices se clasifica en cuatro estadios, desde el 1, que son pequeñas varices sin signos de enfermedad venosa crónica, hasta el 4, que incluye úlceras abiertas y cambios significativos en la piel.
Hemorroides
Las hemorroides son venas hinchadas en el canal anal y la parte inferior del recto, similares a las varices, pero ubicadas en el ano y el recto.
Síntomas: Pueden incluir sangrado (rectorragia), picazón anal, dolor, y secreción mucosa que puede ensuciar la ropa interior.
Factores de Riesgo: Incluyen la edad avanzada, antecedentes familiares, estreñimiento crónico o diarrea, estrés prolongado, estar de pie o sentado por largos periodos, embarazo, una dieta baja en fibra y rica en alimentos irritantes, y esfuerzos intensos durante la defecación. La falta de válvulas intrahemorroidales también puede contribuir.
Celulitis (Condición Dérmica)
La celulitis es una condición de la piel que se manifiesta por una superficie con hoyuelos o protuberancias, a menudo descrita como piel de "cáscara de naranja", comúnmente en muslos, caderas, glúteos y abdomen.
Causas: Puede ser resultado de un metabolismo deficiente de las grasas, mala circulación sanguínea y linfática, deficiencia en la detoxificación hepática, inflamación y desequilibrios en la matriz extracelular de la piel, que pueden estar influenciados por desequilibrios hormonales como el estrogenismo.
Síntomas: Incluyen problemas estéticos, sensación de pesadez, dolor en las áreas afectadas y, en casos severos, puede limitar el movimiento debido a la inflamación y el dolor.
Factores de Riesgo: Factores como el género (más común en mujeres), predisposición genética, edad avanzada, obesidad, un estilo de vida sedentario, una dieta rica en grasas saturadas y carbohidratos refinados, tabaquismo y cambios hormonales, pueden aumentar la probabilidad de desarrollar celulitis.
Estas patologías venosas reflejan una gama de condiciones que pueden afectar significativamente la calidad de vida de las personas, y su manejo adecuado es crucial para prevenir complicaciones y mejorar la salud venosa y cutánea.
Tratamientos y Manejo
El manejo de estas patologías del sistema venoso incluye tanto enfoques conservadores como intervenciones médicas:
Medidas de autocuidado: Ejercicio regular, mantener un peso saludable, evitar estar de pie o sentado por períodos prolongados, y usar medias de compresión.
Medicación: Uso de flebotónicos y antiinflamatorios para reducir los síntomas.
Procedimientos médicos: Escleroterapia, ablación con láser o radiofrecuencia, y en casos severos, cirugía para tratar las varices y hemorroides.
Tratamientos cosméticos: Cremas y masajes para mejorar la apariencia de la celulitis.
La prevención y el tratamiento temprano son cruciales para minimizar los síntomas y evitar complicaciones graves. Mantener un estilo de vida saludable y buscar atención médica ante los primeros signos de problemas venosos puede mejorar significativamente la calidad de vida.
Abordaje de la Insuficiencia Venosa Crónica (IVC)
La insuficiencia venosa crónica (IVC) es una afección que requiere un enfoque multidisciplinario para su prevención y tratamiento. Aquí se detallan las estrategias clave para abordar esta condición, desde medidas preventivas hasta tratamientos convencionales e integrativos.
Prevención de la Hipertensión Venosa en Extremidades Inferiores
La prevención es fundamental para reducir la incidencia y la severidad de la IVC. La clave es evitar la hipertensión venosa en las extremidades inferiores, lo cual se puede lograr mediante las siguientes medidas:
Evitar el sedentarismo: Mantener una actividad física regular es esencial. Ejercicios como caminar, nadar o andar en bicicleta ayudan a mejorar la circulación sanguínea y fortalecen los músculos de las piernas.
Evitar el uso de ropa ajustada: La ropa que aprieta las piernas o la cintura puede dificultar el retorno venoso y debe evitarse.
Mantener un peso saludable: El exceso de peso ejerce presión adicional sobre las venas de las piernas, dificultando el retorno venoso.
Evitar el consumo de alcohol y el tabaquismo: Estos hábitos pueden empeorar la circulación y contribuir a la inflamación vascular.
Evitar el uso de anticonceptivos orales: Los anticonceptivos orales pueden aumentar el riesgo de trombosis venosa. Es importante discutir opciones alternativas con un profesional de la salud.
Evitar la exposición a fuentes de calor: El calor excesivo puede dilatar las venas, aumentando la presión venosa.
Prevenir el estreñimiento: Una dieta rica en fibra y una adecuada ingesta de líquidos ayudan a prevenir el estreñimiento, que puede aumentar la presión en las venas de las piernas durante la defecación.
Tratamientos Convencionales
Para quienes ya sufren de IVC, los tratamientos convencionales pueden ayudar a controlar los síntomas y prevenir complicaciones:
Terapias de Compresión: El uso de medias y calcetines compresivos es una medida eficaz para mejorar el retorno venoso. Estos productos aplican una presión graduada que ayuda a empujar la sangre hacia arriba, hacia el corazón.
Terapias con Flebotónicos: Los flebotónicos son medicamentos que mejoran el tono venoso y reducen la inflamación y el edema. Ayudan a fortalecer las paredes venosas y mejorar la circulación.
Tratamientos Integrativos
El abordaje integrativo de la IVC se basa en tratar los procesos subyacentes que contribuyen a la enfermedad. Entre estos procesos se incluyen la glicación, la inflamación, la oxidación, la alteración de la síntesis endotelial, el edema y la histaminosi. La histamina, en particular, aumenta la permeabilidad vascular y provoca la salida de líquidos hacia los tejidos, resultando en edema.
Por lo tanto, el tratamiento integral de la IVC debe incluir:
Control de la inflamación de bajo grado: Implementar estrategias para reducir la inflamación crónica mediante la desoxidación y la desglicación. Esto puede incluir una dieta antiinflamatoria, suplementos antioxidantes y prácticas de manejo del estrés.
Regeneración tisular y acción venotónica: Utilizar terapias que promuevan la regeneración de los tejidos y mejoren el tono venoso. Esto puede incluir el uso de extractos vegetales, como el castaño de Indias, y terapias físicas como la hidroterapia.
Reducción de los niveles de histamina: Controlar la síntesis de histamina y estimular su detoxificación. Una dieta baja en histamina y el uso de antihistamínicos naturales pueden ser útiles.
Recuperación y estimulación de la función de la musculatura lisa endotelial: Implementar ejercicios específicos y tratamientos que mejoren la función de las células musculares lisas de los vasos sanguíneos.
Eliminación de tóxicos y descongestión hepática: Desintoxicar el cuerpo y mejorar la función hepática a través de una dieta adecuada, suplementos detoxificantes y prácticas de desintoxicación hepática.
El alcohol es uno de los principales enemigos de la IVC, ya que contribuye a la deshidratación, la inflamación y el deterioro de la función hepática, empeorando los síntomas de la IVC.
Otras Patologías Relacionadas
Además de la IVC, existen otras patologías relacionadas que pueden afectar el sistema venoso y su función:
Hipoclorhidria: La baja producción de ácido estomacal puede afectar la digestión y la absorción de nutrientes esenciales para la salud vascular.
Inflamación de bajo grado: La inflamación crónica de bajo grado puede contribuir al deterioro de la salud venosa y debe ser abordada mediante cambios en el estilo de vida y la dieta.
Glicación de los vasos sanguíneos: La glicación, un proceso en el cual las moléculas de azúcar se adhieren a las proteínas, puede dañar las paredes venosas y reducir su elasticidad. Controlar los niveles de glucosa en sangre es crucial para prevenir este daño.
El manejo integral de la IVC y las patologías relacionadas requiere un enfoque multidimensional que combine prevención, tratamientos convencionales y estrategias integrativas para mejorar la salud venosa y la calidad de vida de los pacientes.
Insuficiencia Venosa Crónica